Comment supprimer les mouches volantes ?
Par le passé, il était courant de recommander aux patients affectés par des mouches volantes de se faire une raison et d’accepter ces filaments errant devant leurs yeux et de la gêne que cela provoquait dans leur champ de vision et pour leur qualité de vie. Cette approche est encore largement répandue de nos jours, et justifiée par le fait que les myodésopsies sont généralement considérées comme des anomalies visuelles inoffensives.
Ces dernières années pourtant, on se rend de plus en plus compte à quel point les myodésopsies peuvent impacter la vie des personnes affectées. On prend davantage conscience des embarras psychologiques et visuels auxquels sont confrontés les patients. Beaucoup ont du mal à simplement ignorer ou s’habituer à ces mouches volantes.
Cela a mené à des recherches intensives, à une réévaluation et à une compréhension plus approfondie des causes sous-jacentes des myodésopsies. De nouvelles approches, telles que les interventions diététiques et chirurgicales visant à réduire l’impact des myodésopsies sur la qualité de vie des patients, sont ainsi de plus en plus mises en avant.
Cette petite présentation vous expose les méthodes courantes de traitement des myodésopsies ainsi que leurs avantages et leurs risques. Il s’agit dans un premier temps de sonder le bienfondé de la recommandation de ne pas y remédier.
Ne pas intervenir en cas des mouches volantes
Cette approche repose sur le consensus médical selon lequel les myodésopsies ne présentent qu’un risque minime. Les professionnels de la santé se contentent tout d’abord de surveiller les symptômes susceptibles d’indiquer des affections plus graves, telles qu’un décollement de rétine, chez les patients ayant des myodésopsies.
Avantages et risques de l’approche « Ne pas intervenir en cas des mouches volantes »
Le choix de ne pas agir prévient les potentiels risques associés à une intervention chirurgicale. Cependant, les myodésopsies sont dues à une dégénérescence du corps vitré. Sans intervention, les effets dégénératifs ne seront ni contenus ni inversés. Le recours à de nouvelles méthodes non invasives, basées sur le changement de mode de vie et la réadaptation alimentaire, permettrait de reléguer l’inaction à une approche dépassée.
Alimentation proactive et compléments nutritionnels
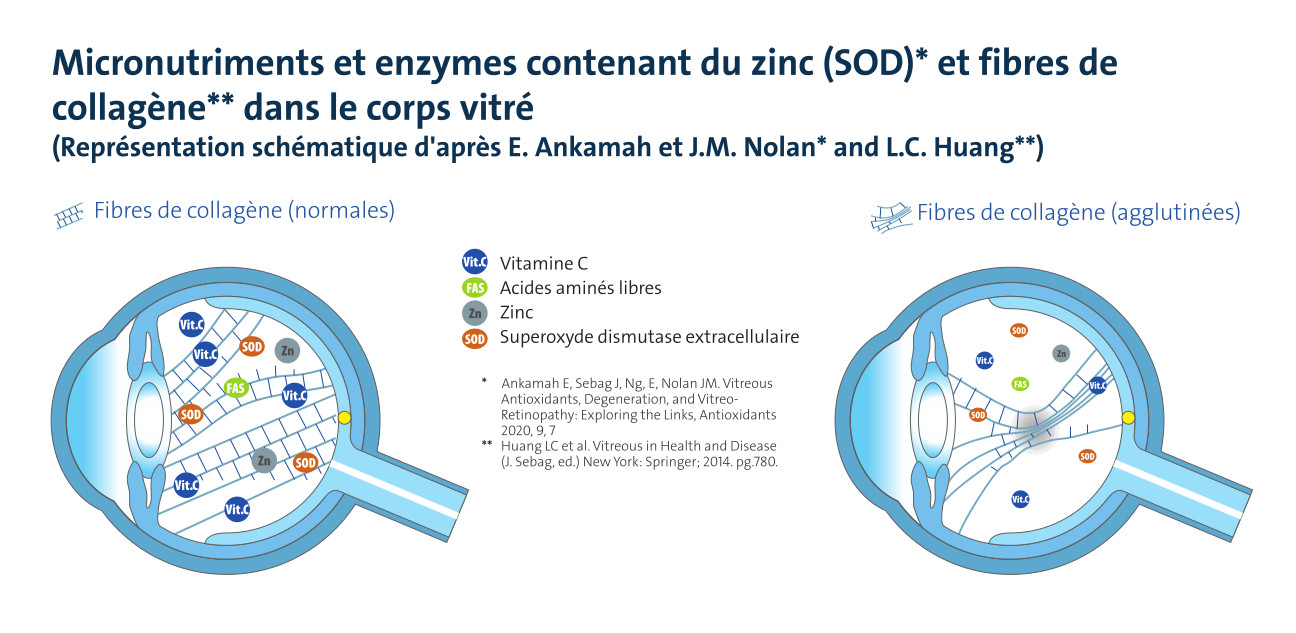
Le corps vitré possède un mécanisme de protection spécifique contre le stress oxydatif et la glycation du collagène. Un mécanisme qui perd toutefois de son efficacité au cours de la dégénérescence. L’apport de micronutriments à l’œil peut contribuer à réactiver ce mécanisme afin de minimiser voire d’empêcher l’agglomération des fibres de collagène. Le corps vitré humain comporte de façon avérée les micronutriments suivants, qui diminuent avec la dégénérescence et la maladie :
- La vitamin C aide à combattre le stress oxydatif intraoculaire en neutralisant les espèces réactives de l’oxygène et les radicaux libres.
- Le zinc favorise la synthèse de la métallothionéine, une protéine liant les métaux qui protège les tissus de la glycoxydation grâce à ses propriétés antioxydantes et antiglycantes. Le zinc est également un cofacteur important de la superoxyde dismutase 3 (SOD3), une enzyme métalloprotéique qui catalyse la conversion des radicaux superoxydes en peroxyde d’hydrogène et en oxygène moléculaire, contribuant alors à la dégradation des radicaux libres. Le zinc participe ainsi à la régulation du stress oxydatif dans le corps vitré.
- La L-lysine, un acide aminé libre essentiel, aide à prévenir la glycation du collagène et agit comme un chaperon chimique.
Autres micronutriments qui combattent efficacement le stress oxydatif et la glycation des protéines :
- Proanthocyanidines présentes dans le raisin ont démontré leur efficacité contre la glycation des protéines
- L’hespéridine régule le stress oxydatif et réduit les taux de cytokines pro-inflammatoires en inhibant la formation de produits finaux de glycation avancée (AGE).
ILa consommation de ces micronutriments, que ce soit par le biais d’un régime alimentaire ou de compléments nutritionnels, peut contribuer à ralentir voire à inverser la progression des myodésopsie. Cela peut réduire à la fois le degré des troubles visuels et la détresse émotionnelle associée à cette maladie. DES ÉTUDES SCIENTIFIQUES ont confirmé que l’apport quotidien de 125 mg de L-lysine, 5 mg de zinc, 40 mg de vitamine C, 25 mg de proanthocyanidines et 60 mg d’hespéridine pendant 6 mois a entraîné une réduction des zones d’opacité du corps vitré chez 77 % des patients.
Avantages et risques d’une alimentation proactive et de compléments nutritionnels
Pour une analyse complète des avantages et des inconvénients, référez-vous à l’article TRAITEMENT NATUREL DES MOUCHES VOLANTES.
Gouttes ophtalmiques à l’atropine
es gouttes ophtalmiques à l’atropine sont utilisées en ophtalmologie à diverses fins. L’une de leurs principales applications est la dilatation de la pupille, ce qui est utile lors des examens des yeux, notamment de la rétine, ou lors de certaines interventions chirurgicales. Des études ont montré qu’une amélioration subjective des symptômes liés aux myodésopsies peut être observée dans ce contexte. Cela s’explique par le fait que les taches induites par les mouches volantes sont moins prononcées en raison de l’incidence accrue de la lumière. Il est important de noter que les gouttes ophtalmiques à l’atropine ne sont disponibles que sur ordonnance et doivent donc être utilisées sous la direction d’un professionnel de la santé.
Avantages et risques des gouttes ophtalmiques à l’atropine
Les gouttes ophtalmiques à l’atropine peuvent apaiser les symptômes des myodésopsies en procurant un soulagement rapide aux patients qui souffrent d’un inconfort important. Cependant, elles ne traitent pas la cause réelle de la turbidité. De plus, les gouttes ophtalmiques à l’atropine ne sont pas destinées à traiter les myodésopsies. Leur emploi entraîne une dilatation forcée de l’iris et peut occasionner des effets secondaires comme l’altération de l’acuité visuelle, une sensibilité accrue à l’éblouissement ainsi que, le cas échéant, une inflammation du bord des paupières et de la conjonctive, ce qui peut induire une sensation de brûlure oculaire, un larmoiement accru, de la photosensibilité et une formation de cloques.
Vitrectomie
La vitrectomie est une chirurgie ophtalmologique au cours de laquelle le vitré est partiellement ou complètement réséqué de l’œil et remplacé par une substance synthétique.
Il existe trois procédures de vitrectomie couramment pratiquées :
- Vitrectomie par la pars plana : cette procédure consiste à pratiquer de petites incisions dans la pars plana, une zone de l’œil située entre l’iris et la rétine. La vitrectomie par la pars plana est souvent utilisée dans le traitement d’affections telles que le décollement de la rétine, la rétinopathie diabétique et les trous maculaires. Elle peut également être utilisée pour éliminer les myodésopsies plus importantes ou plus denses.
- Vitrectomie antérieure : lors de la vitrectomie antérieure, le chirurgien retire le vitré de la partie antérieure de l’œil, généralement par une incision dans la cornée ou la sclère. Ce type de vitrectomie est moins fréquent et généralement réservé à des situations spécifiques, telles que l’élimination des brins ou dépôts de collagène lors d’une opération de la cataracte.
- Vitrectomie limitée : ce type de vitrectomie est réalisé avec des instruments plus petits, typiquement avec des incisions de moins de 1 mm. La vitrectomie limitée est souvent utilisée pour traiter les myodésopsies tout en minimisant le risque de complications associées aux techniques de vitrectomie classiques.
Avantages et risques de la vitrectomie
La vitrectomie permet au chirurgien d’accéder à la rétine et de traiter les problèmes sous-jacents qui occasionnent les problèmes de vision. Elle est principalement employée pour traiter les maladies rétiniennes plus graves, mais a également été envisagée comme option potentielle dans le traitement des myodésopsies gênantes. La résection complète du corps vitré affiche un taux de réussite de 100 % dans l’élimination des mouches volantes. Le recours à la vitrectomie à cette fin reste cependant controversé en raison des risques et des limites qui lui sont associés.
La vitrectomie est une intervention chirurgicale lourde qui comporte des risques inhérents, tels que :
- des complications graves pouvant compromettre la vue si la rétine est endommagée pendant l’intervention, y compris un œdème maculaire cystoïde, la formation d’une membrane épirétinienne et une déchirure voire un décollement de la rétine
- des infections et inflammations du globe oculaire causées par l’intervention chirurgicale
- la formation précoce d’une cataracte avec perte possible de la capacité d’accommodation, ce qui nécessite souvent une seconde intervention chirurgicale pour retirer le cristallin naturel et le remplacer par un cristallin artificiel
- l’augmentation de la pression intraoculaire
- le retrait partiel du vitré entraîne potentiellement une récidive des opacités du corps vitré ou la formation de nouvelles opacités.
Vitréolyse
La vitréolyse est une méthode mini-invasive de traitement des opacités du corps vitré à l’aide d’un laser YAG, un dispositif médical qui produit un faisceau laser à haute énergie. Le laser de la vitréolyse dirige avec précision des impulsions lumineuses extrêmement courtes dans le corps vitré et agit sur les opacités par :
- fragmentation
- déport de l’axe optique
Le faisceau laser est dirigé avec précision vers la zone concernée du corps vitré dans laquelle se trouvent de grandes opacités, et où il fragmente ces agglomérats de collagène afin qu’ils ne gênent plus la vision.
Avantages et risques de la vitréolyse
Malgré son efficacité, la vitréolyse comporte également des risques. Des complications graves telles que des lésions du cristallin et de la rétine peuvent survenir. C’est pourquoi les médecins ne pratiquent ce geste que sur la base d’un diagnostic exhaustif et à la suite d’une instruction complète du patient. De plus, ce traitement ne peut être réalisé que pour les myodésopsies importantes et seulement si elles sont à une distance suffisante de la rétine et du cristallin.
Le célèbre médecin allemand Dr Karl Brasse classe les opacités du corps vitré en cinq groupes afin de déterminer leur pertinence pour la vitréolyse :
- Groupe I : Les opacités provenant de l’opercule de la rétine (petits fragments de tissu de la rétine) sont généralement faciles à traiter
- Groupe II : Les opacités provenant du bord postérieur du corps vitré ou du cortex vitréen (anneau de Weiss) sont généralement faciles à traiter
- Groupe III : Les opacités à l’intérieur du tissu vitréen, qui ne peuvent être traitées que partiellement
- Groupe IV : Les opacités provenant du cristallin postérieur sont généralement faciles à traiter
- Groupe V : Diverses opacités ayant différentes causes, telles qu’une inflammation, une dégénérescence, des lésions rarement adaptées au traitement.
Il est important de noter que le traitement des myodésopsies du groupe III par vitréolyse peut produire de nombreux petits fragments qui ont tendance à s’agréger. Une nouvelle turbidité peut se développer en quelques semaines et être plus perturbante que l’originale, notamment en cas de myodésopsies très volumineuses.
Risques généraux
- Impact du cristallin : opacification potentielle du cristallin et opération consécutive plus difficile de la cataracte
- Impact de la rétine : lésions tissulaires de la rétine et de la choroïde (hémorragie, néovascularisation choroïdienne secondaire)
- Augmentation des symptômes : en raison de l’apparition de plusieurs petits fragments
- Augmentation de la pression intraoculaire


